این روش شامل گروهی از تکنیک هاست که پتانسیل ارزیابی بهینه و غیر تهاجمی بسیاری از ابنورمالی های مسیر ادراری دارند. این روش برای تشخیص بالینی انسداد احتمالی مسیر ادراری، هماچوریا و ناهنجاری های مادرزادی سیستم ادراری و تغییر آناتومی در اثر جراحی، علی الخصوص در کودکان و بانوان باردار و کسانی که نباید در معرض پرتو های یونیزان قرار گیرند بسیار سودمند می باشد.
رایج ترین تکنیک های نمایش مسیر ادراری به دو مقوله تقسیم بندی می شوند: ۱- اوروگرافی تشدید مغاطیسی از ستون مایع ساکن یا static-fluid که با وزن T2 صورت گرفته و هیدروگرافی نیز خوانده می شود و ۲-اوروگرافی تشدید مغناطیسی ترشحی یا در حال دفع که با وزن T1و با تزریق ماده ی کنتراست گادولینیومی صورت می پذیرد.
مورد اول از سکانس های با وزن سنگین T2 استفاده می کند و مسیر ادراری را به صورت سینمایی تصویربرداری می کند و مجموعه ای از تصاویر از مایع درون مسیر ادراری را برای نمایش تنگی ها نشان می دهد. این روش مخصوصا در بیمارانی که دارای اتساع مسیر ادراری و لگنچه و یا انسداد سیستم ادراری هستند موفق عمل می کند.
روش دوم در طی فاز ترشحی پس از تزریق داخل وریدی ماده ی حاجب گادولینیومی تصویربرداری می شود و به همین دلیل بیمار برای این روش باید عملکرد کلیوی مناسبی داشته باشد و ماده ی حاجب را ترشح نماید. همچنین استفاده از داروی دیورتیک در این روش نیز باید ضمیمه ی کار شود.
این دو روش اوروگرافی می توانند در کنار تصویربرداری تشدید مغناطیسی متداول از ناحیه ی مورد نظر ارزیابی بسیار خوبی از مسیر ادراری تهیه نمایند
تکنیک های متعددی برای تصویربرداری از مسیر ادراری توسعه یافته اند. از میان این روش ها فقط اوروگرافی به وسیله ی CT SCAN و MRI پتانسیل فراهم نمودن بررسی وسیع سیستم جمع آوری ادرار، پارانشیم کلیوی و ساختارهای اطراف را دارا هستند. اگرچه CT SCAN به دلیل قدرت تفکیک فضایی بالا و افتراق بافتی بهتر و نمایش آناتومی بافت کلیه مزایایی دارد ولی اوروگرافی توسط تشدید مغاطیسی نیز در حال رشد و توسعه می باشد. از عدم مزایای روش فعلی اوروگرافی MR می توان به حساسیت پایین این روش به سنگ کلیه و زمان طولانی اسکن و حساسیت به حرکت بیمار و در نهایت قدرت تفکیک فضایی کمتر نسبت به رادیولوژی و سی تی اسکن اشاره کرد.
روش اول : MRU مایع ساکن یا static-fluid
. اوروگرافی static-fluid مسیر ادراری را به صورت یک ستون از مایع ساکن تلقی کرده و با استفاده از سکانس های متنوعی با وزن T2 که از زمان T2 طولانی مایع برای تصویربرداری از آن بهره می برد، این مسیر را به تصویر می کشد. بنابراین سکانس مورد استفاده در این روش، مشابه سکانس مورد استفاده برای MRCP می باشد. اوروگرافی تشدید مغناطیسی با وزن T2 از سکانس های thick slab single shot FSE و یا سکانس های مشابه به صورت thin slab از قبیل HASTE و سایر سکانس های اسپین اکوی سریع به صورت سینگل شات استفاده می کند.
شدت سیگنال پس زمینه در این روش را می توان با افزایش TE و یا استفاده از روش های حذف چربی ساپرس کرد. همچنین از سکانس های Respiratory triggered 3D نیز می توان برای تصویربرداری با برش های نازک و سپس پس پردازش داده ها با استفاده از بازسازی های VR و MIP از مسیر ادراری استفاده نمود. تصویربرداری به روش Static-fluid همانند یک اوروگرام توسط رادیوگرافی، می تواند برای تشخیص سریع محل انسداد به کار رود. اما تشخیص دلیل انسداد نیازمند استفاده از سکانس های بیشتری می باشد.
این روش نیازمند ترشح ماده ی حاجب نمی باشد و بنابراین برای نمایش سیستم جمع کننده ی ادرار در یک کلیه ی با ترشح و عملکرد کم و انسداد یافته سودمند می باشد.
همچنین این تصویربرداری به وسیله ی سکانس SSFSE برای هر تصویر حدود ۲ ثانیه طول می کشد و می توان در یک زمان معقول تصویربرداری را به صورت سریالی یا سینمایی انجام داد. تصویربرداری چندین سری از تصاویر با این روش تضمین می کند که تمامی طول حالب قابلیت اتساع را دارند و تنگی یا انسدادی در طول حالب ها وجود ندارد. همچنین این روش برای اثبات وجود تنگی دیده شده در یک تصویر نیز کاربردی می باشد.
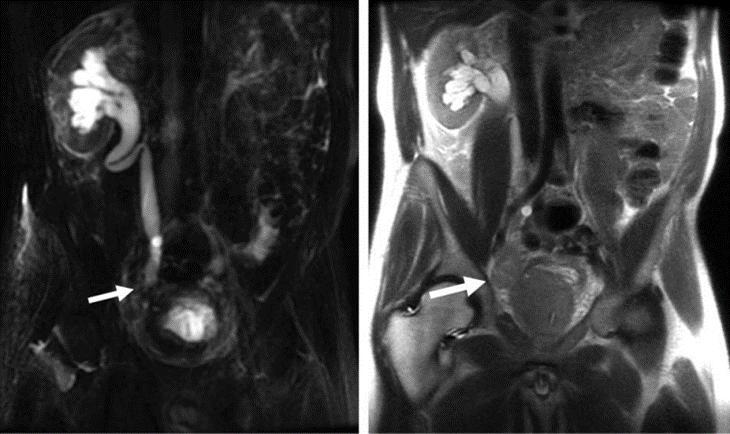 سمت چپ یک اوروگرام با روش static-fluid که انسداد را در ناحیه ی دیستال حالب راست نشان می دهد (فلش). تصویر سمت راست با سکانس SSFSE دلیل تنگی را که سرطان پروستات و متاستاز به لنف نود می باشد اثبات می کند
سمت چپ یک اوروگرام با روش static-fluid که انسداد را در ناحیه ی دیستال حالب راست نشان می دهد (فلش). تصویر سمت راست با سکانس SSFSE دلیل تنگی را که سرطان پروستات و متاستاز به لنف نود می باشد اثبات می کند
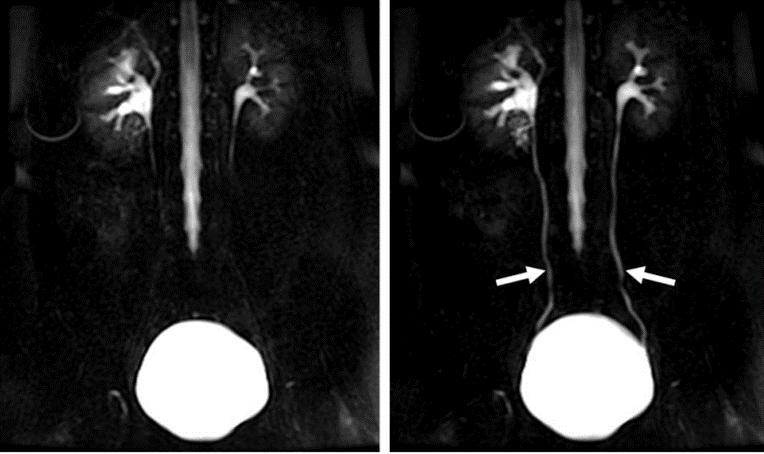 تصاویر Static-fluid و اهمیت وجود سری تصاویر. در تصویر سمت چپ حالب ها به صورت کامل دیده نمی شوند و نمی توان انسداد را رد کرد ولی در تصویر سمت راست که یک تصویر دیگر از همان بیمار است این فرضیه رد می شود
تصاویر Static-fluid و اهمیت وجود سری تصاویر. در تصویر سمت چپ حالب ها به صورت کامل دیده نمی شوند و نمی توان انسداد را رد کرد ولی در تصویر سمت راست که یک تصویر دیگر از همان بیمار است این فرضیه رد می شود
هنگام تصویربرداری سینمایی یا سری رعایت این نکته ضروری است که بین هر تصویر با تصویر بعدی تاخیر بین ۵ تا ۱۰ ثانیه داشته باشیم تا اسلب تصویربرداری اشباع نشود و سیگنال مورد نظر با کیفیت بهتری دریافت شود.
به دلیل سرعت بالا و سهولت انجام، امروزه این روش به صورت یک روتین در اوروگرافی تشدید مغناطیسی درآمده است.
به دلیل خاصیت کاهش زمان T2 ماده ی کنتراست، استفاده از این روش پس از تزریق ماده ی حاجب گادولینیومی توصیه نمی گردد و به این دلیل که این روش نیازمند وجود مایع داخل مجرای ادراری است و نیازمند عملکرد ترشحی خوب کلیه ها نمی باشد، استفاده از آن در بیماران دارای مجرای ادراری مسدود شده و اتساع یافته مناسب است
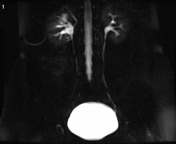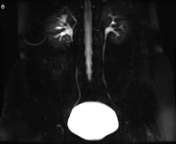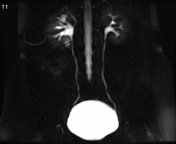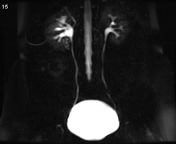 تصویربرداری سینمایی به روش static-fluid در یک سیستم کلیوی بدون انسداد
تصویربرداری سینمایی به روش static-fluid در یک سیستم کلیوی بدون انسداد
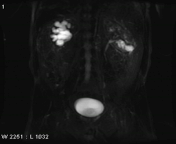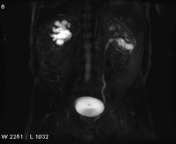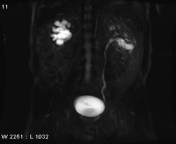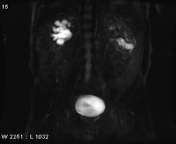 تصویربرداری سینمایی به روش static-fluid در یک سیستم کلیوی دارای انسداد در upj سمت راست و هیدرونفروز کلیه ی راست.
تصویربرداری سینمایی به روش static-fluid در یک سیستم کلیوی دارای انسداد در upj سمت راست و هیدرونفروز کلیه ی راست.
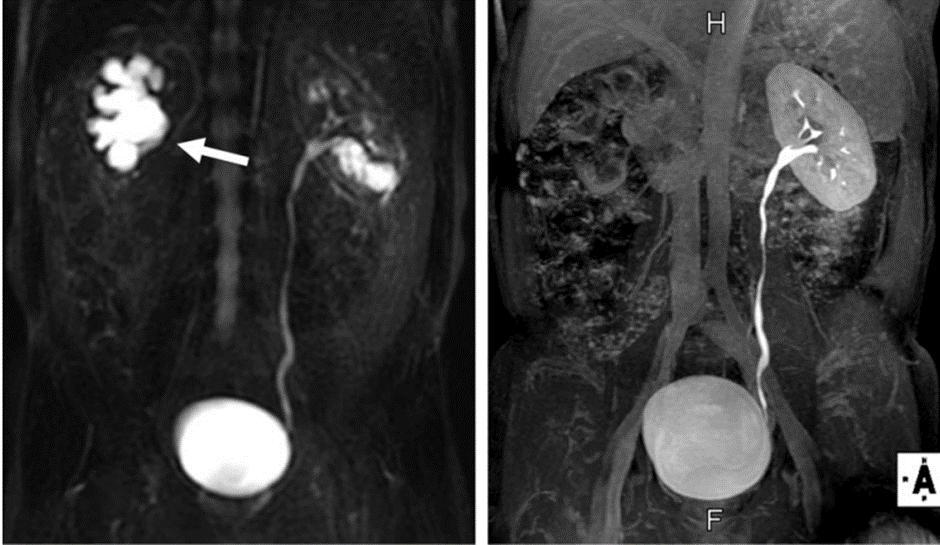 ارزش تصاویر static-fluid (سمت چپ) به excretory (سمت راست)در تشخیص انسداد. زمان اسکن سمت چپ ۲ ثانیه و راست ۲۰ ثانیه است. سمت چپ اثبات کننده ی انسداد. ولی سمت راست برای تشخیص دارای شبهه میباشد.
ارزش تصاویر static-fluid (سمت چپ) به excretory (سمت راست)در تشخیص انسداد. زمان اسکن سمت چپ ۲ ثانیه و راست ۲۰ ثانیه است. سمت چپ اثبات کننده ی انسداد. ولی سمت راست برای تشخیص دارای شبهه میباشد.
نکات و ترفندها:
برای بیماران بدون اتساع سیستم ادراری، هیدراته کردن بیمار و استفاده از داروی دیورتیک و یا استفاده از compression ممکن است کیفیت تصاویر را بهبود بخشد. ساختارهای محتوی مایع نرمال و غیرنرمال موجود در ناحیه ی موردنظر می توانند به دلیل وجود مایع داخلشان با آزمون ما مداخله داشته باشند.
چون آزمون ما به طور اختصاصی ادرار موجود در سیستم ادراری را به تصویر نمی کشد و هر ساختار مایعی با زمان T2 بلند در تصویر روشن دیده خواهند شد. به همین دلیل هیدراته کردن بیمار از طریق oral ایده آل نمی باشد و مایع درون روده ها نیز روی تصویر تاثیر منفی خواهد گذاشت و هیدراته کردن از طریق داخل وریدی ارجح می باشد. همچنین باید ناحیه ی تصویربرداری را تا جای ممکن به نحوی انتخاب کنیم که روده ها و ساختارهای محتوی مایع را در بر نگیرد.
روش دوم : MRU به روش ترشحی یا Excretory
این روش تقریبا مشابه اوروگرافی با سی تی اسکن و یا آزمون رادیوگرافی IVU می باشد. در این روش کنتراست گادولینیومی به صورت داخل وریدی تزریق می شود و سیستم جمع کننده ی ادرار در طول ترشح ماده ی حاجب تصویربرداری می شوند. گادولینیوم موجود در ادرار، زمان آسایش T1 ادرار را کوتاه تر می کند و سبب می شود که ادرار در تصاویر با وزن T1 به صورت روشن دیده شوند. اگر از دوز ۰٫۱ میلی مول بر کیلوگرم معمول برای این روش استفاده کنیم به دلیل غلظت بالای آن در ادرار موجود در سیستم جمع کننده، و اثر کاهش سیگنال T2* ادرار توسط این غلظت بالا، ادرار در تصاویر T1 روشن دیده نمی شود. مطابق شکل زیر
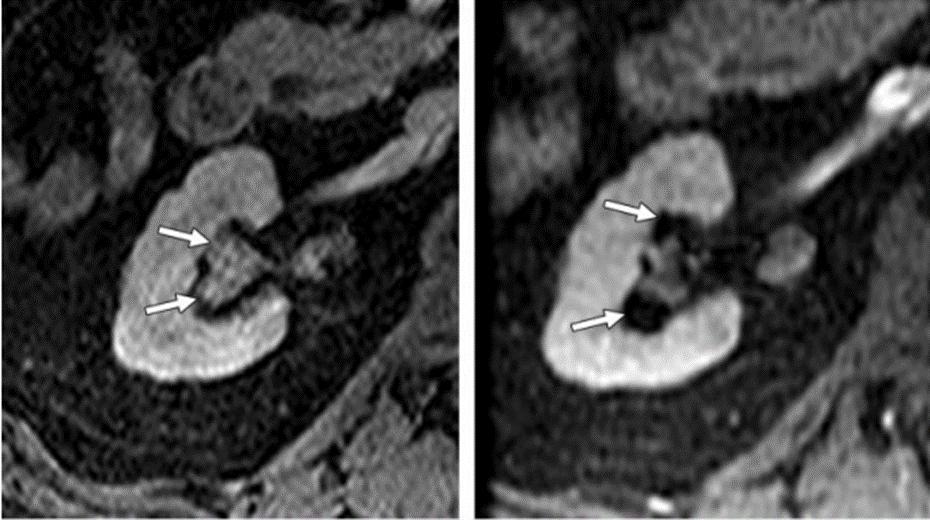 بیمار دارای TCC در سیستم جمع کننده ی ادرار می باشد.سمت چپ قبل از تزریق و TCC قابل مشاهده.سمت راست بعد از تزریق و افت شدت سیگنال ناحیه در اثر *T2 به دلیل غلظت بالای ماده ی حاجب داخل ادرار
بیمار دارای TCC در سیستم جمع کننده ی ادرار می باشد.سمت چپ قبل از تزریق و TCC قابل مشاهده.سمت راست بعد از تزریق و افت شدت سیگنال ناحیه در اثر *T2 به دلیل غلظت بالای ماده ی حاجب داخل ادرار
به همین دلیل در این روش از مقدار دوز ۰٫۰۱ میلی مول بر کیلوگرم استفاده می کنیم و همچنین بیمار را هیدراته می کنیم تا ماده حاجب در داخل ادرار رقیق تر شود. متاسفانه استفاده از هر مقداری از ماده ی حاجب بدون استفاده از داروی دیورتیک تصاویر بهینه ای برای ما ایجاد نمی کند. استفاده از furosemide به عنوان داروی دیورتیک با دوز ۰٫۱ میلی گرم بر کیلوگرم (تقریبا ۵-۱۰ میلی گرم برای بزرگسال) مناسب می باشد. استفاده از دوز ۵ میلی گرم مناسب تر است، چون دوز زیاد ماده ی دیورتیک، اگر زمان اسکن طولانی شود، ممکن است احساس دفع شدید به بیمار داده و باعث ایجاد حرکت در بیمار شود. در بیماران مشکوک به انسداد حاد حالب، استفاده از داروی دیورتیک ممکن است باعث تشدید وضعیت بیماری شود، اگرچه این امر به ندرت اتفاق می افتد
در یک مطالعه فقط یک نفر از ۲۶ نفر بیمار مشکوک به انسداد پس از مصرف این مقدار از داروی دیورتیک، علائمشان تشدید شده است.
کانترا اندیکاسیون های تزریق فروزماید شامل آنوریا، حساسیت به این دارو، عدم تعادل الکترولیت بدن و فشار خون پایین می باشد. همچنین بیماران حساس به sulfonamide ها ممکن است به فروزماید نیز حساس باشند.
البته میزان دوز مورد استفاده در MRU همچنان مورد بحث می باشد و به طور مطلق ۰٫۰۱ نمی باشد و برخی از مقدار دوز تا ۰٫۰۵ استفاده می کنند.
اصلی ترین سکانس برای این روش ۳D GRE با استفاده از حذف چربی می باشد. حذف چربی به منظور ایجاد کنتراست بین زمینه و حالب هاست. بسته به میزان حذف زمینه ی مورد انتظارمان می توان از سکانس های VIBE, FAME, THRIVE, LAVA و یا سکانس های سه بعدی متداول برای آنژیوگرافی استفاده نمود.
اکثر اسکنر های امروزی می توانند یک تصویر کورونال کامل که در آن کلیه ها، حالب ها و مثانه دیده می شوند در زمان حبس تنفس با کیفیت مطلوب ارائه دهند. در تصویربرداری از ناحیه ی شکم حتما نیاز به رفع حرکت بیمار خواهیم داشت و در MRU مطالعات نشان داده است که روش حبس تنفس تصاویر با کیفیت تری به نسبت روش های Respiratory triggering به دست می دهد. بسته به میزان حبس تنفس بیمار، می توان تصاویر کورونال به رزولوشن ۲ تا ۴ میلی متری به دست آورد.
این روش برای اینکه سودمند واقع شود نیازمند ترشح ماده ی حاجب توسط کلیه به داخل سیستم جمع کننده ی ادرار می باشد. به همین دلیل استفاده از روش ترشحی در بیماران مشکوک به نارسایی کلیوی توصیه نمی شود و استفاده از آن برای بیماران دارای انسداد نیز پس از تاخیر طولانی صورت می پذیرد. در مواردی که حالب بیمار به طور قابل توجهی اتساع یافته باشد، روش static-fluid کفایت می کند، اگرچه با روش ترشحی می توان شدت انسداد و درجه ی تنگی را مشخص نمود.
 تصویربرداری در فاز Excretory توسط سکانس ۳ بعدی GRE با حذف چربی و وزن T1
تصویربرداری در فاز Excretory توسط سکانس ۳ بعدی GRE با حذف چربی و وزن T1
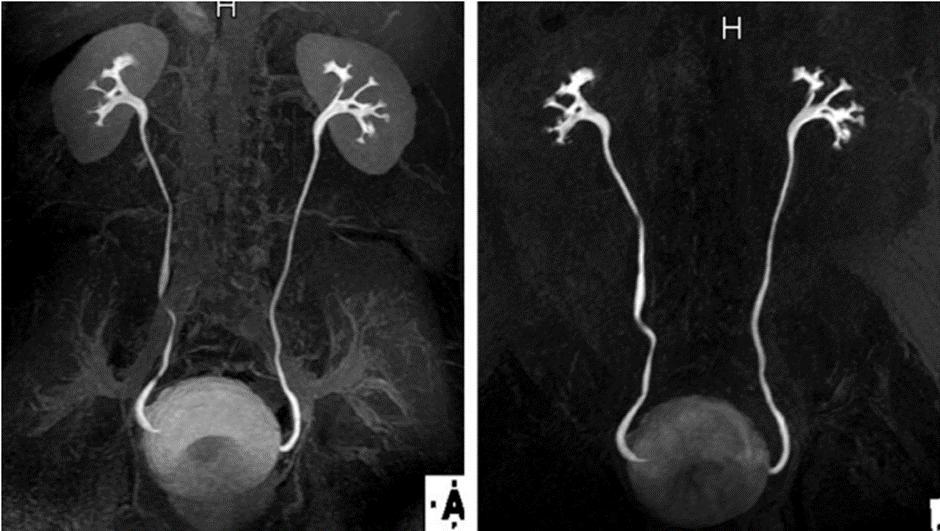 تصویربرداری در فاز Excretory توسط دو سکانس پالسی مختلف. سمت چپ سکانس LAVA . سمت راست بازسازی MIP از یک سکانس مخصوص آنژیوگرافی. به میزان اشباع پس زمینه توجه کنید.
تصویربرداری در فاز Excretory توسط دو سکانس پالسی مختلف. سمت چپ سکانس LAVA . سمت راست بازسازی MIP از یک سکانس مخصوص آنژیوگرافی. به میزان اشباع پس زمینه توجه کنید.
پروتکل جامع تصویربرداری MRU:
در بسیاری از بیماران روش های Static-fluid و Excretory و روش های کانونشنال مکمل هم هستند و در کنار هم اطلاعات جامعی از بیماری به ما می دهند. یک پروتکل جامع باید بتواند ارزیابی پارانشیم کلیوی، مسیر ادراری فوقانی، عروق کلیوی، مثانه و بافت های اطراف را تسهیل کند. انجام یک پروتکل جامع MRU ممکن است بین نیم ساعت تا ۱ ساعت بسته به نوع دستگاه و تجهیزات، همکاری بیمار و مهارت کارشناس به طول بیانجامد. اما در برخی بیماران که نیاز به اجرای تمامی سکانس ها نمی باشد و دلیل بیماری تقریبا مشخص است، می توان تصویربرداری را در کمتر از نیم ساعت خاتمه داد. جدول زیر پروتکل جامع، ولی تغییر پذیر نسبت به پیشرفت های تکنولوژی و نیاز بیمار و مرکز می باشد.
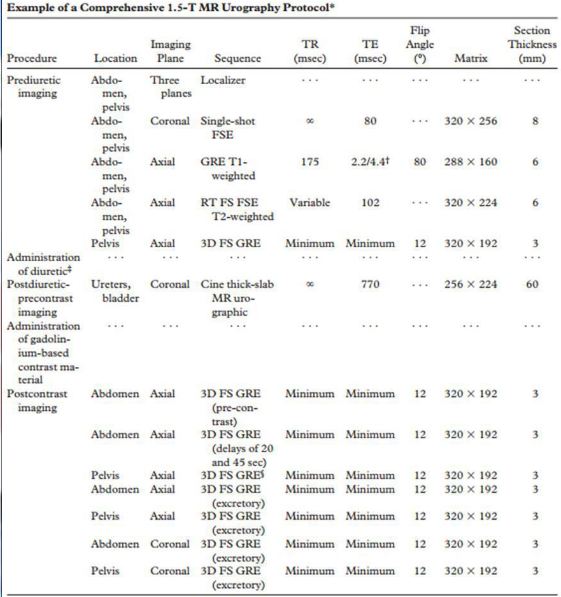 جدول پروتکل جامع MRU
جدول پروتکل جامع MRU
آمادگی بیمار قبل از انجام MRU :
ادرار کردن بیمار قبل از انجام MRU راحتی بیمار را در حین انجام آزمون بیشتر خواهد کرد و از حرکت بیمار حین آزمون می کاهد. در صورتی که بیمار منعی برای استفاده ی زیاد مایعات و یا بیماری CHF نداشته باشد، مقدار ۲۵۰ میلی لیتر محلول نرمال سالین قبل از شروع آزمون به صورت IV به بیمار تزریق می شود. محتویات روده ها در تصاویر T1 و T2 به صورت روشن دیده می شوند که برای جلوگیری از مداخله ی شدت سیگنال آن می توان همانند آزمون MRCP از کنتراست منفی استفاده کرد.
ملاحظات لازم برای انجام MRU
با گرفتن تصاویر قبل و بعد از تزریق ماده ی کنتراست، با پارامترها و چینش برش و وضعیت تنفسی مشابه، می توان در پایان از سابترکشن استفاده نموده و از آن جهت بررسی جذب توده های جامد استفاده کرد. همچنین تصویربرداری در فاز شریانی پس از تزریق ماده ی حاجب نیز بررسی عروق کلیوی را ممکن می سازد. پس از تزریق و قبل از رسیدن ماده ی حاجب از طریق حالب ها به مثانه باید یک تصویربرداری از مثانه نیز داشته باشیم تا enhancement ناشی از ضایعات دیواره ی مثانه را نیز پس از رسیدن ماده ی حاجب از طریق حالب از دست ندهیم.
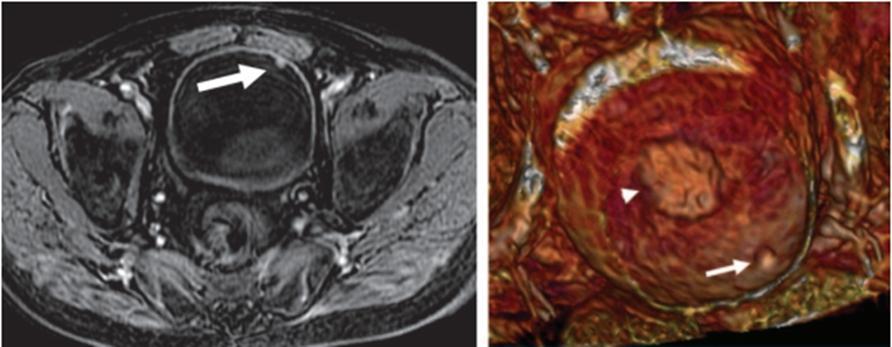
ضرورت تصاویر پس از تزریق و قبل از رسیدن ماده ی حاجب به مثانه و بازسازی VR که enhancement کارسینوما در دیواره و داخل مثانه قابل مشاهده است.
به طور معمول در زنان باردار استفاده از ماده ی حاجب برای اوروگرافی تشدید مغناطیسی توصیه نمی شود و روش Static-fluid ارجح است. یکی از چالش های موجود در این بیماران تشخیص هیدرونفروز فیزیولوژیک از انسداد پاتولوژیک می باشد. یافته های MRU نشان می دهد که هیدرونفروز های فیزیولوژیک ناشی از فشار رحم به میانه های حالب است و اگر انسداد در جای دیگری دیده شود می توان آن را به انسداد پاتولوژیک و سنگ های ادراری مربوط دانست. البته ممکن است که هر دو مورد با هم وجود داشته باشند. یعنی یک تنگی بر اثر فشار فیزیولوژیک و یک سنگ در ناحیه ی دیستال حالب که در این صورت باید در ناحیه ی حالب بین این دو تنگی نیز یک ستون ساکن از مایع در static-fluid داشته باشیم. در مورد تنگی های مزمن ادم داخل و اطراف کلیه نیز وجود خواهند داشت.
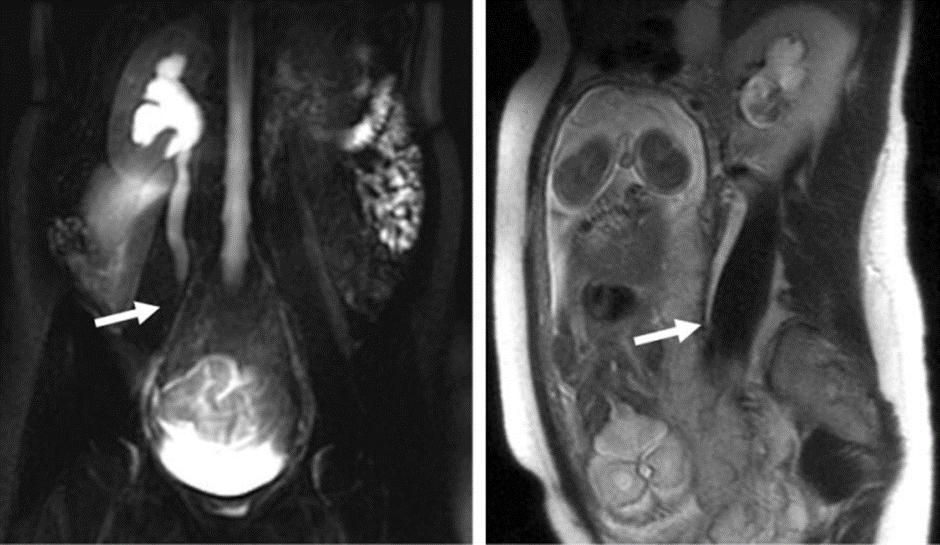 انسداد فیزیولوژیک در یک خانم باردار ۲۸ ساله و هیدرونفروز متعاقب آن به خوبی توسط روش static fluid قابل بررسی می باشد.
انسداد فیزیولوژیک در یک خانم باردار ۲۸ ساله و هیدرونفروز متعاقب آن به خوبی توسط روش static fluid قابل بررسی می باشد.
در بیماران دارای نارسایی کلیوی استفاده از ماده ی حاجب و روش excretory به دلیل احتمال ایجاد فیبروز سیستم کلیوی NSF جز کانترا اندیکاسیون ها محسوب می شود.
سنگ های کلیوی علاوه بر سی تی اسکن در MRU نیز قابل مشاهده هستند ولی با حساسیت کمتر. این سنگ ها به صورت Filling defect در زمینه ی روشن مایع و یا ماده ی حاجب در هر دو روش static fluid و excretory قابل مشاهده اند. اما نمی توان گفت هر filling defect در مسیر ادراری نشان دهنده ی سنگ می باشد. رایج ترین این موارد در تصویربرداری static-fluid تومور ها و لخته های خونی می باشد. اما سنگ کلیوی از تومور و لخته ی خونی قابل تشخیص است، بدین صورت که لخته در تصاویر قبل از تزریق و تومور در تصاویر پس از تزریق روشن دیده می شوند.
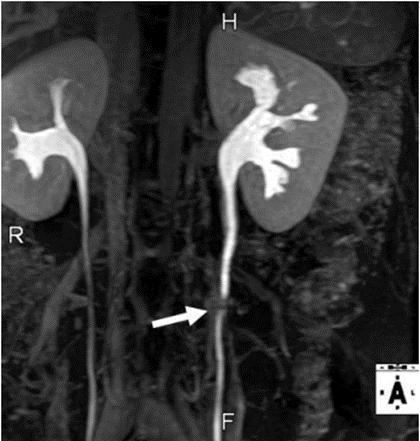 سنگ ادراری به صورت filling defect در فاز ترشحی
سنگ ادراری به صورت filling defect در فاز ترشحی
انسداد مسیر ادراری غیروابسته به سنگ کلیوی:
در این موارد حساسیت و ویژگی MRU نسبت به CT بدون تزریق بالاتر می باشد. انسداد های خوش خیم شامل اثر فشاری بافت های مجاور می باشند. در موارد تنگی های جزئی تصویر Static-fluid تنگی متناوب را نشان خواهد داد و در قسمت دیستال تنگی کلاپسه شدن حالب را خواهیم دید. در تصویربرداری excretory اما در قسمت دیستال نیز عبور کم ماده ی حاجب دیده خواهد شد.
در تنگی های شدیدتر ماده ی حاجب با تاخیر بیشتری از تنگی عبور خواهد کرد.
تنگی های بوجود آمده از عوامل بیرونی نیز شامل تجمع مایع در بیرون حالب و فیبروئید های رحمی و خلف صفاقی و ابنورمالی های عروقی می باشد. این نوع تنگی ها به صورت خفیف رخ می دهند و باعث انسداد نمی شوند.
عوامل انسدادی که مربوط به خود سیستم ادراری می شوند نیز می توانند خوش خیم باشند (پولیپ های فیبرو اپی تلیال) و یا بدخیم باشند (مثل TCC و یا متاستاز به سیستم ادراری یا لنف نود های اطراف). بر خلاف سنگ های کلیوی، ضایعات بافت نرم پس از تزریق شدت سیگنالشان افزایش می یابد. مطالعات نشان داده است که استفاده از MRU با یک پروتکل حساس به تومورهای سیستم ادراری برای غربالگری افراد با ریسک بالا برای این تومورها نتایج خوبی در نمایش این تومورها داشته است.
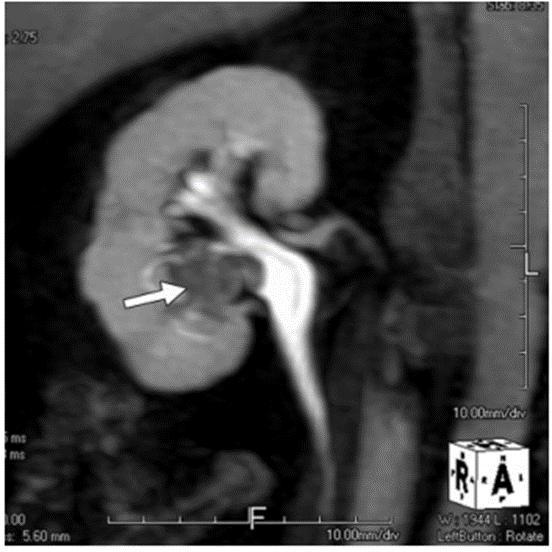 تصویر MIP کورونال از فاز excretory از انسداد در اثر تومور TCC که باعث انسداد لگنچه ی کلیوی در سمت راست و پایین کلیه ی راست شده است.
تصویر MIP کورونال از فاز excretory از انسداد در اثر تومور TCC که باعث انسداد لگنچه ی کلیوی در سمت راست و پایین کلیه ی راست شده است.
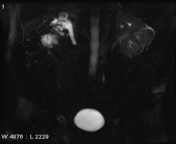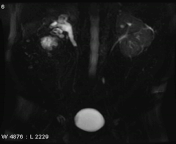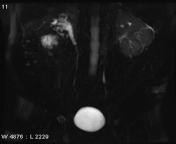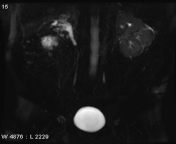 انسداد غیر وابسته به سنگ کلیوی در تصاویر static fluid
انسداد غیر وابسته به سنگ کلیوی در تصاویر static fluid
منبع: گروه تلگرام Optimizing MRI Sequences
تهیه کننده: آقای حسین جمله




